20-Year Risks of Breast-Cancer Recurrence after Stopping Endocrine Therapy at 5 Years
The New England Journal of Medicine (2017, Vol.377, No.19)
siiです。乳がん手術後、特に浸潤癌であった場合、そしてガンの特性(サブタイプ)がホルモン陽性であった場合、ホルモン療法がおこなわれます。しかし同時に、それは更年期障害に似た症状(ホットフラッシュなど)を伴い、患者さんに心身的苦痛を伴わせる場合が少なくありません。
こういった事情から、ホルモン療法は何年続けるべきなのか?というのは医師と患者の間で常に議論される課題でもありました。
本記事では、ホルモン療法は5年で1区切り,10年で「寛解」という或る程度常識化している知識を背景に、議論をまとめてみたいと思います。
「5年でホルモン療法を止めた場合の20年経過後の乳がん再発可能性」
本記事のような題材(乳がん手術後ホルモン療法は何年続けるべきか?)を扱う時、必ず言及されるのがトップ画像の論文20-Year Risks of Breast-Cancer Recurrence after Stopping Endocrine Therapy at 5 Yearsです。
和訳すれば「5年でホルモン療法を止めた場合の20年経過後乳がん再発可能性」となります。
にしはら乳腺クリニック(2021/4/23)乳癌術後にホルモン剤を飲用されている方へ ~いつまで飲むのが適正なのか~
放射線科医ようこチャンネル(2022年)ホルモン受容体陽性乳がんの晩期再発。「その転移、20年前の乳がんの再発では?」
本記事では↑これらのまとめも参照しながら論点をまとめてみたいと思います。
最も軽い乳がんでも20年での再発リスクは10%(!)
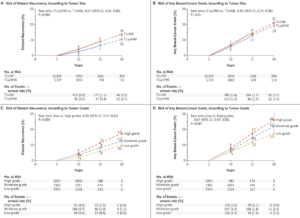 向かって左2つ:遠隔転移の確率(相対頻度=統計結果)
向かって左2つ:遠隔転移の確率(相対頻度=統計結果)
向かって右2つ:再発の確率(相対頻度=統計結果)
論文(20-Year Risks of Breast-Cancer Recurrence after Stopping Endocrine Therapy at 5 Years)は様々なデータが出ているので、焦点を合わせたいと思います。それは、最も低いレベルで、つまり最も「軽い」乳がん患者は、20年後再発リスクはどのくらいか?ということです。
この「軽い」の意味ですが論文(20-Year Risks of Breast-Cancer Recurrence after Stopping Endocrine Therapy at 5 Years)では、次の2つの基準を取っているようです。
T (Tumor):「しこり(結節)の大きさ」あるいは「乳房内での広がり」・・・T1a or T1b [≤1.0 cm] vs. T1c [>1.0 to 2.0 cm]
N (Lymph Node):リンパ節への転移状況・・・N0 (with no nodal involvement =リンパ節転移無し),N1 (with one node involved =リンパ節転移1つ)… 数は増える
この点については以下の文章も参照にしています。
AstraZeneca: BreastCancerPatienGuide(日本語,紙媒体・冊子)p.8
そこで最も「軽い」と考えられるT1(「しこり」か「広がり」1cm以下),N0(リンパ節転移ない)を上掲グラフで見てみましょう。
すると、以下のように書いてあります。
遠隔転移が手術後20年後までで・・・10%
再発(any-BreastCancerと書いてあるので「異なる別の」,つまりもう一方の乳房でのガン発生)が手術後20年までで・・・19%
これは、かなり高い確率(統計データ)ではないでしょうか。
ホルモン療法の対象なのか?
論文名(「5年でホルモン療法を止めた場合の20年経過後の乳がん再発可能性」)からホルモン療法に話を限定していることは明らかです。
またポイントとしては、5年でホルモン療法を止め、残りの15年間(20年-5年)はフリーフォール状態、つまり薬物療法等まったくしなかった、ということです。
それにしても、ここで生じるのは、転移10%,再発(新規発生含む?)19%という高いリスクに対して、ホルモン療法は有効なのか?という問いです。つまり、そのフリーフォール状態(薬物療法をまったくしなかった)は、ホルモン療法で食い止められたのか?という問いです。
にしはら乳腺クリニックの回答
上記問い、つまり「転移10%,再発(新規発生含む?)19%という高いリスクに対して、ホルモン療法は有効なのか?」という問いに対し、にしはら乳腺クリニックでは、次の答え①②を出しています。
① 論文発表時2017年は、薬物療法(AstraZeneca: BreastCancerPatienGuide,紙媒体・冊子p.34)が発達していなかった。適切なサブタイプに適切な薬物(典型例が抗HER2剤)を使用するようになったのは2017年以降。
ここ参照・・・該当記事(にしはら乳腺クリニックのもの)の説明もわかりにくいが、要するに2017年の論文=本記事で扱っている20-Year Risks…だったら調査開始はマイナス20年で2000年以降の「大昔」と言いたいのだろう。またややこしいことに、2017年の論文が2019年の学会で取り上げられたことなども考えている模様)。
ここから最終回答は以下の通り。
② ここからは私見として読んでください。…[70歳以上の乳がん患者さんを考えるなら]ホルモン剤を辞めても、ほかの病気で死んでしまうほうがよほど可能性は高い、それならばもうホルモン剤は辞めていいのではないか、自分はそう考えます。
この回答はダメですね。70歳以上の乳がん患者なら、データなど持ち出さなくても普通そう考えるでしょう。問題は、若い30代~40代の乳がん患者だったら、どう行動すべきか?なのです。
放射線科医ようこチャンネルの回答
放射線科医ようこチャンネルの回答は2つあります。
① ホルモン療法は10年は続けるべき。
参照:ホルモン受容体陽性乳がんの晩期再発。「その転移、20年前の乳がんの再発では?」ここ
動画がアップされたのは今から3年前(2022年)なので、最新情報の類と言えるでしょう。しかし、放射線科医ようこチャンネルでは、それが「軽い」乳がん患者にも当てはまるのか、というところまで明言していない、具体性に欠けるきらいがあります。
② ホルモン剤の継続使用は、子宮体ガンのリスクを上げる!
参照:術後ホルモン療法は何年がよいのか。~乳癌診療ガイドラインを読み解く~ここ
子宮体ガンのリスクを上げるなら、ホルモン療法の代表であるタモキシフェン(抗エストロゲン薬)に加え、LH-RHアゴニスト(ゾルデックス)などでは回避できないのか?
要するに、
Q. ホルモン療法の継続は、確かに更年期障害相当症状が懸念されるが、より実質的なリスクとして子宮体ガン罹患リスクがある。それを抑えるのにLH-RHアゴニスト(ゾルデックス)を追加しても意味がないのか?そもそも子宮体ガンの発症のメカニズムは?
これが本記事で残された問いになります。
・・・・・
本記事はここまでになります。最後までお付き合い頂き、ありがとうございました。m(_ _)m


コメント